Anästhesie |
||
Maske n. McCARDIE |
||
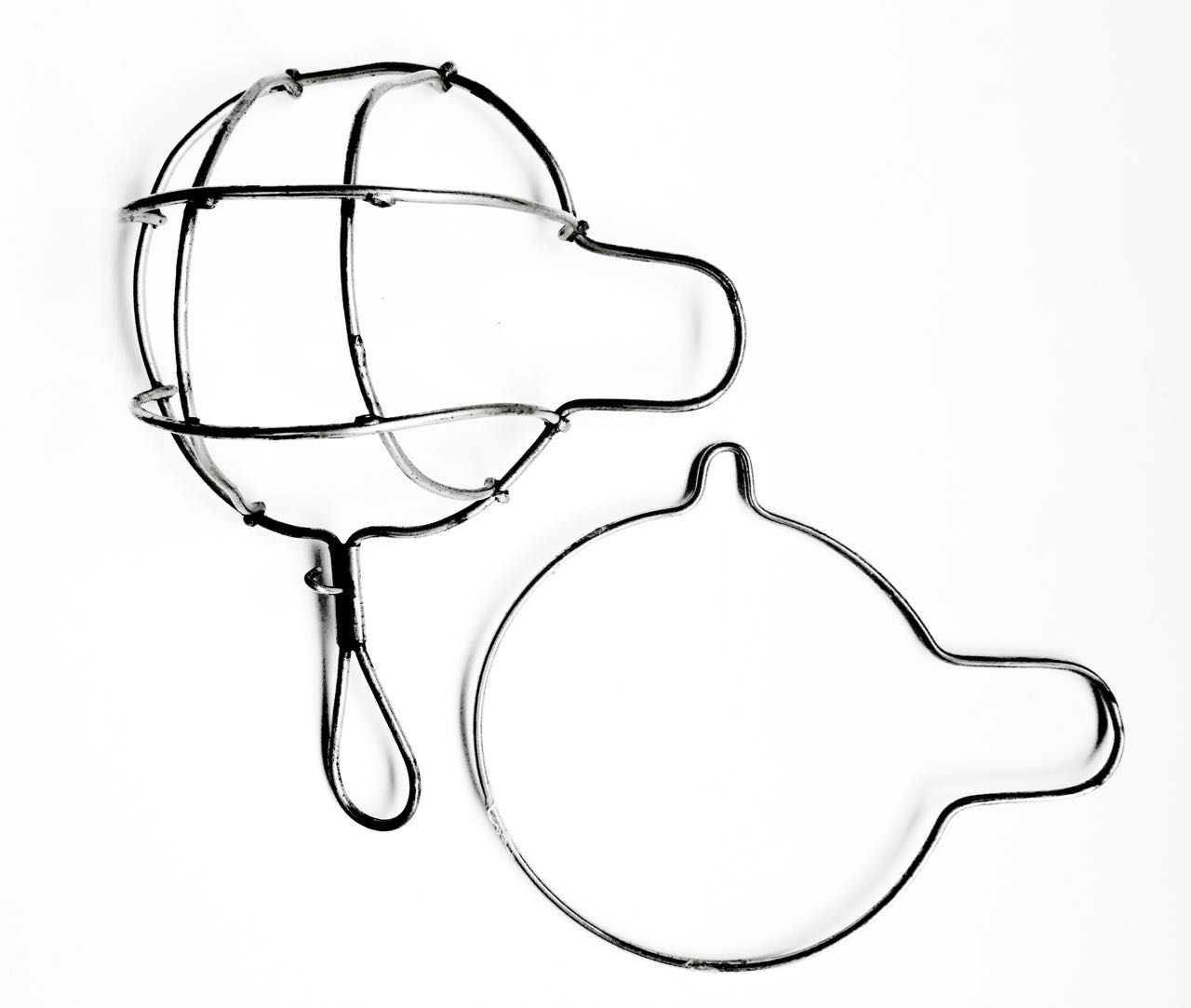
William Joseph McCARDIE (1865-1939) war der erste Anaesthesist Englands, der ausserhalb der Hauptstadt London, und zwar ausschliesslich, von der Verabreichung von Narkosen lebte. Eine seiner Eigenarten war, das gleiche Honorar zu fordern, wie der Chirurg – in der Branche ist es sonst üblich, sich mit der Hälfte zu begnügen! Im Gegensatz zu andern Narkotiseuren, benutzte er dafür ausschließlich sterilisierte Masken. Die von ihm entwickelte Maske diente dazu, die Narkose mittels Aether einzuleiten, und b.B. etwas Chloroform zuzufügen. Er war von 1910-12 zweiter Präsident der Royal Society of Medecine war "Tutor in anaestetics" an der Universität Birmingham von 1912-1920.
Exponat Um 1900 entwickelte McCARDIE die nach ihm benannte Maske, die ihm die Arbeit erleichterte und den Patienten nicht störte: "as safe as possible for the patient and at the same time as easy as I can for myself", wie er sich ausdrückte. Die vielen Lötstellen zeigen an, daß eine der Schwachstellen des Drahtgestelles seine Instabilität war. Auch waren die vier Bögen oben in der Mitte mittels eines Fadens zusammengerafft, als wir die Maske 2017 über Ebay ankauften (Herkunft: Cheraw, South Carolina, USA). Dabei gab der Verkäufer übrigens "Bellamy-mask" an.
Ein typengleiche Maske ist in London ausgestellt im Museum der Anaesthesisten-Gesellschaft: "A McCardie Ether Mask is in the Association Museum, having been presented by the Australian Society. McCardie invented several pieces of apparatus including a sterilisable rebreathing bag and a sterilisable ether inhaler. It is easy to forget how filthy much of the apparatus was in the early days. Skinner described the situation 'every patient is made to breath through the same mouthpiece, tube and chamber ... Sweet seventeen is made to follow a bearded devotee of Bacchus, saturated with the smell of cigars and exhalations of cognac'.
Schnell noch eine Schauermär "Verurtheilung eines Zahntechnikers. Die Handlungsweise eines Zahntechnikers unterlag dieser Tage der Beurtheilung der Potsdamer Strafkammer, vor welcher sich unter der Anklage, am 4. August die Kochfrau Marie Pätzholz vorsätzlich an der Gesundheit beschädigt zu haben und zwar durch eine das Leben gefährdende Behandlung, der Zahntechniker (frühere Barbier) Gustav Strietzel aus Potsdam zu verantworten hatte. Die Kochfrau Marie Pätzholz, welche in Potsdam im „Café Sanssouci" thätig war, wurde am 3. August d.I. durch große Zahnschmerzen gepeinigt und ging zu dem Angeklagten, der sie für den nächsten Tag wieder zu sich bestellte, um sie im Beisein eines Arztes zu chloroformiren. Strietzel hatte sich den Dr. med. Frank bestellt, welcher auch etwa 33 Minuten lang Versuche machte, die Patientin in einen narkotischen Zustand zu versehen. Trotzdem diese Versuche sehr vorsichtig geschahen, wurde die Pätzholz dadurch doch so benommen, daß Dr. Frank aufhörte, weil er einsah, daß bei der Patientin das Chloroformiren erfolglos und, wenn es in schärferer Weise erfolge, gefährlich sei. Trotzdem Dr. Frank anordnete, daß die P. keinen Tropfen Chloroform mehr bekommen dürfe, drückte doch der Angeklagte, nach der Entfernung des Arztes, der Patientin die mit Chloroform getränkte Maske fest auf das Gestcht, mit den Worten: „Nun wollen wir die Sache allein machen, die jungen Aerzte sind immer viel zu ängstlich." Die Pätzholz verfiel darauf in eine tiefe Narkose, welche über eine Stunde dauerte. In diesem Zustande zog ihr Strietzel 13 Zähne aus. Als die Patientin erwachte und 14 Mark für das Geschäft bezahlt hatte, wurde sie wie im Traume nach Hause geführt und wurde infolge der Narkose ernstlich krank. Es traten fortgesetzte Erbrechen ein, ferner litt die Pätzholz an Schwindel und Kopfschmerzen, so daß der Dr. Alberti, an den sie sich wandte, eine Chloroformvergiftung feststellte. Die Pätzholz sah stch schließlich gezwungen, ihre Stellung zu verlassen und war bis Mitte September arbeitsunfähig. Als der Dr. Frank von ihr später die Sache erfuhr, brachte er Strietzel zur Anzeige. Der Staatsanwalt beantragte gegen denselben 8 Monate Gefängniß. Das Urtheil des Gerichtes lautete auf 3 Monate Gefängniß, wegen fahrlässiger Körperverletzung unter Außerachtlassung von Berufspflichten" (Luxemburger Wort vom 3.12.1891). |
Anästhesie |
||
Chloroform, Rechnung 1854 |
||
"Chloroform, Formylchlorid, eine Verbindung des Formyls mit Chlor, wird erhalten, indem man eine Mischung von Chlorkalk, Wasser und Weingeist einer Destillation unterwirft. Das C. wird als betäubendes Mittel sowohl vor chirurg. Operationen, als in Krankheiten bei heftigen Schmerzen angewendet" (Herders
Conversations-Lexikon; 1854, Bd. II, S. 96).
1854 spielte sich in der Familie Charles METZ (1799-1853) ein Drama ab: erst wurde der Vater, dann die Tochter dahingerafft.
Charles Metz starb am 24. April 1853 - die Aortenruptur war ein derart foudroyantes Geschehen, dass es nicht zum Einsatz von Medikamenten kam. Bei der Behandlung der Tochter aber müssen die behandelnden Ârzte Höllenqualen ausgestanden haben bei der Verabreichung des Chloroformes, hatte doch erst vor kurzem der englische Arzt John SNOW (1813-1853) Todesfälle beschrieben: "Remarks on the fatal case of inhalation of chloroform". London Med. Gazette, vol. 41, Feb. 18, 1848, pp. 277-278.
Gummi Olibani, Gummi Galbani und Gummi Myrrhae in der Form von vaginalen Suppositorien war ein gängiges Mittel bei Adnexitis und Salpingitis. Jodeisen (frz. iodure de fer) schlug mit 5 Franken 11 centimes zu Buch - es war damals das wirksamste Mittel bei der Behandlung "schwächlicher, skrophulöser Individuen" und bei Bleichsucht. Auch bei Amenorrhoe und der Weissfluss wurde es verschrieben ...
Bernhard-August NELLES war 1812 in Kilburg im Preussischen geboren. Am 10.2.1836 wurde er in Arlon als Apotheker angenommen. In Diekirch übernahm er 1850 die Apotheke von Jean-Guillaume KROMBACH, als dieser nach Ettelbrück wechselte. Er übertrug die Offizin später an seinen Sohn, starb 1913 in Diekirch im ansehnlichen Alter von 101 Jahren ...
|
Anästhesie |
||
Chloroform, Transportflasche |
||
Chloroform wurde im Jahre 1831 unabhängig voneinander von Justus von Liebig und Eugène Soubeiran hergestellt. Nachdem seine narkotisierende Wirkung schon im Jahre 1842 durch den britischen Arzt Robert Mortimer Glover und 1847 durch den französischen Physiologen Marie Jean Pierre Flourens sowie den schottischen Geburtshelfer James Young Simpson erkannt worden war, war es das Verdienst des Letzteren, Chloroform ein Jahr darauf in die ärztliche Praxis einzuführen und unzähligen Patienten Operationsschmerzen zu ersparen (Text Wikipedia). Chloroform war lange Zeit ein wichtiges Narkosemittel. Die von ihm ausgehende Gefahr (gesundheitsschädigend) wurde viele Jahre unterschätzt. Chloroform zersetzt sich beim Einwirken von Sonnenlicht und Luftsauerstoff zu Chlorwasserstoff und dem äußerst giftigem Phosgen - daher die Aufbewahrung in braunen Flaschen und wird möglichst in Dunkelheit gelagert. Ausserdem setzt man der Flüssigkeit etwas Ethanol als Stabilisator zu (1%ige Lösung), da dieser evtl. entstehendes Phosgen unter Bildung von Kohlen- und Chlorameisensäureestern beseitigt
"Marienbad, 9. Juni. (Priv.) In eine Apotheke kam gestern ein Kurgast und bestellte eine Arznei. In einem unüberwachten Augen blick trank er aus einer Apothekerflasche Chloroform und starb auf der Stelle. Es handelt sich um den 32jährigen in Deutschland ansässigen griechischen Kaufmann Michael Vlachos" (Innsbrucker Nachrichten, 9. Juni 1932) ...
Fortschrittliche Mittel bei den einen, konservative Narkosen bei andern: noch 1975 führte der angesehene luxemburger Arzt Emil GRETSCH (1908-2004) in der Maternité Gr-D. Charlotte "narcoses à la reine" durch ... Exponat Wir zeigen hier eine 19,0 x 8,5 cm grosse, viereckige, braune Chloroform-Flasche aus dem frühen 20. Jahrhundert, erworben auf einem Strassenmarkt in Remich/Mosel am 15.8.2012. Deutlich seltener als runde sind solche Vierkantflaschen. |
Anästhesie |
||
Chloroform, Tropfflasche |
||
Mittels handlicher Tropf-Flaschen wurde Chloroform auf die Maske geträufelt - schön gleichmässig, etwa alle 2 Sekunden fiel ein Tropfen.
Zwei dieser "dripdrop's", wie sie die Amerikaner nennen, werden hier vorgestellt. Links davon eine grosse runde Chloroform-Transportflasche.
Ein frühes Zeitzeugnis "Noch ist kein Jahr her, sagt die „Berl. Z.-H." daß der Schwefeläther die Welt mit dem Rufe seiner schmerzlindernden Kraft erfüllt, als sich ihm jetzt wieder ein neuer gefährlicher Rival erhebt, der jenen gar bald von dem leicht eroberten Terrain zu verjagen droht. Wir waren heute die Zeugen einer mit Hülfe des Chloroforms in der hiesigen (berliner) Charité von Hrn. Geh. N. Jüngken unternommenen Amputation des Unterschenkels, und hatten die Freude den Kranken während der ganzen langwierigen Operation empfindungslos , und beim Erwachen völlig ohne Kenntnis derselben zu sehen. Der Ruhm der ersten Anwendung des neuen Mittels, welches übrigens von Leibig erfunden ist und aus Destillation von Schwefeläther mit Chlorkalk dargestellt wird, gebührt dem Professor Simpson in Edinburg, der es schon seit mchrern Monaten bei den verschiedensten Operationen und auch in der Geburtshülfe mit glänzendem Erfolge gebraucht. Die Vortheile, die das Chloroform vor dem Aether darbietet, bestehen in seiner rascheren, schon nach höchstens 2 Minuten eintretenden, durchaus reizlosen Wirkung, seinem viel angenehmeren Geruch, in der viel geringeren zur Betäubung erforderlichen Quantität und in der mangelnden beim Aether nicht selten so widerwärtigen Nachwirkung auf Gehirn, Athmungs- und Verdauungs-Organe" (Diekircher Wochenblatt vom 11.12.1847). |
Anästhesie |
||
Gebläseapparat n. BRAUN |
||
Während des Studiums famulierte Heinrich Friedrich Wilhelm BRAUN (1862-1934) in der chirurgischen Klinik bei Prof. Carl Thiersch (1822–1895, Chirurg in Leipzig) und führte - noch war er Student - Narkosen durch. Dieses Erlebnis entwickelte bei ihm das Interesse für die Anästhesie und deren praktische Anwendung.
Unter dem Eindruck eines tödlichen Zwischenfalls mit Chloroform befasste er sich Ende der 90er Jahre mit sog. Mischnarkosen, bei denen Chloroform und Äther gemischt wurden: durch das Kombinieren von 2 Dämpfen konnte die Dosierung jedes einzelnen reduziert und die Wahrscheinlichkeit von Nebenwirkungen entsprechend gemindert werden. Ausgehend von den Geräten von Junker v. Langegg, von Kappeler und von Hewitt entwickelte BRAUN 1897 ein handliches Gerät, dem er den Namen "NARKO" gab. Darin waren ein 150 ml fassendes Äether- und ein 50 ml fassendes Chloroformglas vereint und mit Schläuchen so verbunden, dass sich die Gase mischen liessen. Über einen Gummiballon wurde ein Luftstrom über eines oder beide Gefässe geleitet und zum Patienten geführt. Bei weit geöffneten Hähnen strömte ein Gasgemisch von 1 Volumen% Chloroformdampf und 4 Volumen% Aetherdampf aus. Das Gummischlauch-Gebläse mit Doppelballon (Pumpenball mit Ventil, Gebläseball mit Schutznetz) war dem Mikro-Heißluftbrenner von Holländer entliehen. Das Gerät wurde auf dem 30. Kongress der Deutschen Gesellschaft für Chirurgie am 11. April 1901 in Berlin vorgestellt – das Berliner Waarenhaus (Katalog S.60, ohne Abbildung) bot es um 1910 für stolze 50 Reichsmark an. Es gab das Gerät mit Gesichtsmaske, für die nasale und die pharyngeale Applikation und für den Betrieb mit dem Fuss. Für die Patienten brachte es eine bis dahin nicht gekannte Sicherheit bei der Narkose. Dies erklärt, wieso die einfach zu bedienenden Geräte bis in die 40er Jahre im Umlauf waren, bevor sie endgültig von den komplexeren (und schwereren) Sauerstoff-Narkosegeräten abgelöst wurden.
Herstellung: die Leipziger Medizingerätefirma C.G.Heynemann, Franz-Flemming-Straße 23 stellte den Apparat her. Vermutlich wurde das hier vorgestellte Exemplar in der Niederlassung der Fa. Schmeink in Antwerpen vertrieben und deshalb der Deckel des Mahagoni-Kästchens mit dem Label dieser Firma versehen.
Das hier vorgestellte Gerät hat eine bewegte Vergangenheit. Es wurde 1990 dem Anaesthesisten Prosper KAYSER von einem niederländischen Kollegen anlässlich der 25-Jahrfeier des Bestehens einer Anaesthesieabteilung an der Zitha-Klinik in Luxemburg geschenkt. KAYSER hat es dem Museum SYBODO im August 2014 weitergereicht. Von dieser Stelle ein besonderer Dank für die grosszügige Geste!
Lit.: - Brandt, Ludwig, Illustrierte Geschichte der Anästhesie, Wissenschaftliche Verlagsgesellschaft Stuttgart 1997 S.132. - Braun, H., Ueber Mischnarkosen und deren rationelle Verwendung (pp.136-170, 4 Abb.), in: Verh. Dtsch. Ges. Chir., 30. - Berlin 1901, 8°, LXIV, 222, 800 pp., Abb., 7 z.T. farb. lith. Taf.. - Braun H., Ueber Mischnarkosen und deren rationelle Verwendung. Arch Klin Chir 1901; 64: 201-235. - Goerig, Michael, Die Entwicklung des Narkosewesens in Deutschland, Steintor Verlag 2012 SS. 71-74. - Kühn, Curt, Ueber 200 Narkosen mit dem Braun'schen Aether-Chloroformgemisch, 1903, 21 Seiten - Narko: Apparat zur Aether-Chloroform-Mischnarkose nach Geh. Med.-Rat Prof. H. Braun; neues verbessertes Modell mit Luftstrom-Verteiler. C.G. Heynemann Fabrik Ärztlicher Instrumente, Verlag B . Georgi, 1902 - 4 Seiten |
Anästhesie |
||
Infusion, Glukoselösung |
||
|
"Le tube Lavoisier pour injections massives de sérum est le seul qui, par sa présentation en ampoules scellées et son aiguille inoxydable, offre toute garantie d'Asepsie et de Sécurité au médecin.
Benannt ist der "Tube Lavoisier" nach dem bekannten Chemiker Antoine Laurent de LAVOISIER (1743-1794), der als Steuereintreiber "fermier général" des Königs auf (resp. unter) der Guillotine endete. |
Anästhesie |
||
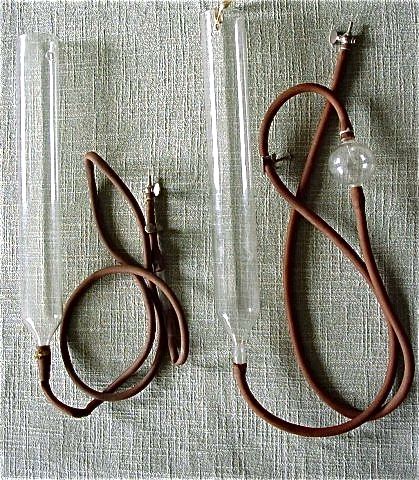
Infusion, isotone (3) |
||
|
Aus der geburtshilflichen Tasche des ab 1923 in Diekirch niedergelassenen Arztes Paul HETTO stammt diese 23 cm lange Infusions-Ampulle der "Laboratoires Clin" mit 125 ml Kochsalzlösung. Man beachte das klassische "Schweineschwänzchen" zum Aufhängen der Ampulle. So wie man früher mit Blutransfusionen sehr sparsam umging, so auch mit der Zufuhr von physiologischen Salzwasserlösungen. Ob solch homöopathische Mengen einen positiven Effekt hatten wage ich zu bezweifeln.
Laboratoires CLIN
|
Anästhesie |
||
Infusion, Kochsalzlösung (1) |
||
|
Erste Kochsalzinfusion unter Verwendung geschlossener Flaschen erst ab 1886 durch Karl Hugo KRONECKER (1839-1914) in Bern.
In einer fragilen Glasampulle (20 cm lang, 4,5 cm dick) wurde diese Salzwasserlösung, in einer doppelten Lage Karton eingeschlagen, in den 40er Jahren des 20. Jahrhunderts in den Handel gebracht ... in wahrlich schlimmen Zeiten, als viel Glas in Scherben ging !
Exponat Man beachte den eleganten Knopfabschluss, um den der Arzt vermutlich eine Schnur schlang, um die Ampulle am Krankenbett bzw. an einem Ständer neben dem Bett seines Patienten aufzuhängen ! Damit die Flüssigkeit an der unteren Seiten ausfloss, musste allerdings die Spitze des Köpfchens abgesägt werden ... "Soluté médicamenteux
Erstmals stossen wir hier auf den Begriff der Pyrogene - Substanzen, die bei Injektion bzw. Infusion Fieber (griechisch "pyros" für Feuer) hervorrufen. Klassische Pyrogene sind die aus Polysacchariden bestehenden Zerfallsprodukte von Bakterienzellwänden ... Diese Substanzen stellen also kein infektiöses Agens dar, sondern zeugen vom Vorhandensein von abgetöteten Mikroorganismen (Bakterien, Pilze), von Partikeln unterschiedlichster Werkstoffe und von chemischen Substanzen (z.B. von Arzneimitteln), die beim Empfänger Fieber, Kreislauf- und Organversagen bis hin zum tödlichen Schock bewirken können. Alle diese "Pyrogene" haben eine gemeinsamkeit: sie lösen im Organismus die Synthese von die Bildung von Interleukin 1-beta aus, das zu den beschriebenen Komplikationen führt. Jeder Arzt fürchtete diese Komplikation, wenn er Flüssigkeiten intravenös oder subkutan injizierte. 1924 prägte SEIBERT den Begriff "pyrogen", um die gefährliche Substanz zu bezeichnen. Der Belgier Albert HUSTIN studierte die Pyrogene, als er die Möglichkeiten der Bluttransfusion untersuchte Um eine Lösung als "pyrogenfrei" deklarieren zu können, muss die Lösung an Kaninchen erprobt worden sein (Kaninchentest, USA 1942) oder andern, komplexen Verfahren getestet worden sein - in-vitro-IPT-Test von Hartung und Wendel, 1995;
|
Anästhesie |
||
Infusion, Kochsalzlösung (2) |
||
|
- am 27.5.1881 spritzte der Chirurg Albert Sigmund LANDERER (1854-1904) zum ersten Mal einem Menschen eine Kochsalzlösung. Die Einführung der intravenösen Injektion in die Klinik gelang im Rahmen der postoperativen Therapie unter Verwendung einer PRAVAZ-Spritze. LANDERER empfahl dabei eine Technik, bei der die Vene nicht zuvor durch Venae-sectio freigelegt werden musste, sondern nach Stauung direkt durch die intakte Haut punktiert wurde - so wie es der Arzt noch heute macht ... LANDERER stammte aus Tübingen. Von 1879 bis 1883 war er Assitent bei Carl THIERSCH (1822-1895) an der chirurgischen Universitätsklinik Leipzig.
|
Anästhesie |
||
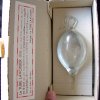
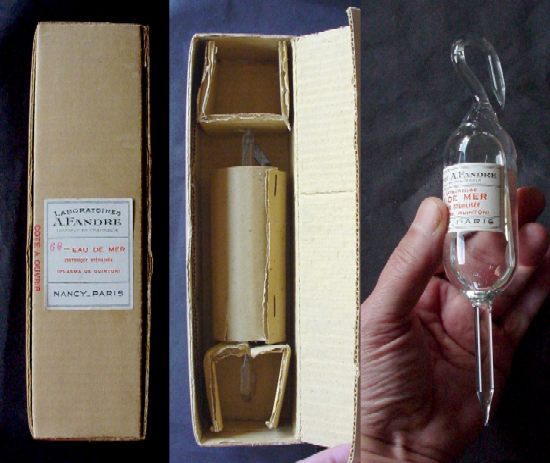
Infusion, Meerwasser |
||
Infusionsflaschen aus Glas wurden zu Beginn der 50er Jahre eingeführt. Schon lange zuvor aber gab es Glasampullen, die als Infusion genutzt wurden. Eine solche Ampulle wird hier besprochen. Vorgestellt wird eine originalverpackte Flasche der Firma "Laboratoires A. FANDRE" aus Nancy: "Eau de Mer isotonique stérilisée (Plasma de Quinton)". Äussere Masse der Verpackung 25 cm, Länge der Ampulle 18.5 cm. Man beachte den "Schwanenhals" des Gefässes, an dem dieses aufgehängt wurde. René QUINTON (1867-1925) hatte schon 1896 die Ähnlichkeit des enteiweissten Plasmas mit istonem Meerwasser nachgewiesen und hatte es geschafft, eine lebende menschliche Zelle (eine "Weisse Blutzelle") in Meerwasser am Leben zu halten. 1904 veröffentlichte er "L'Eau de mer, milieu organique; constance du milieu marin originel, comme milieu vital des cellules, à travers la série animale", in dem er darauf hinwies, dass unser "inneres" Milieu nichts anderes ist als ein Folgezustand des Meerwassers, in dem alles Leben einst seinen Ursprung nahm. Daher sein Vorschlag, Meerwasser zur Rehydrierung zu benutzen... Tausende Menschen wurden durch den Einsatz dieser Lösung gerettet. Doch verschwand das "Plasma de Quinton" nach dem 2. Weltkrieg aus den Apotheken und wurde durch synthetische Produkte ersetzt. Ein Grund für die hohe Sterblichkeit bei früheren Operationent war der Schock, der zwar 1773 durch LeDRAN definiert wurde, aber keiner Behandlung zugänglich war, zumal erste Versuche der Blutübertragung scheiterten (POTTER 1650, LOEWER 1666). Erst 1881 hatte Albert-Sigmund LANDERER (1854-1904) in Leipzig Erfolg bei der Kreislaufstabilisierung durch Kochsalzinfusionen. Um diese Lösung länger im GefässSystem zu binden wurde während des I. Weltkrieges Gummi arabicum beigemischt, ein Verfahren das wegen auftretenden Schüttelfrostes und Fieber schnell aufgegeben wurde ... 1907 wurde das "Plasma de QUINTON" erstmals in den Handel gebracht. Dass es heutzutage gegen alles Mögliche verschrieben wird, liegt in den anthroposophischen Wurzeln der Quinton'schen Ansichten begründet - Plasma gegen Krebs, Plasma gegen kindliche Durchfälle, Plasma zur Reinigung des Kolon ... QUINTON's Plasma war viel mehr als eine moderne "isotone Kochsalzlösung" - es war ein "lebendes" Wasser. Das Originalwassser von Quinton wurde an ganz bestimmten Stellen aus dem Meer abgepumpt, aus den sog. "vortex", d.h. Wirbeln, in denen besondere biologische und elektrische Bedingungen herrschen. "René Quinton détermina certaines zones spéciales pour prélever une eau pure et " vivante ", destinée à préparer son "Plasma de Quinton". Ces zones sont appelées techniquement "Vortex" et présentent des courants tourbillonnaires, une température constante, une composition minérale peu variable, ce qui permet la reproduction du phyto et du zooplancton. Recueillie par 30 mètres de profondeur et à 10 mètres du fond de l’océan, analysée et filtrée sur place, l’eau est transportée aux laboratoires Quinton sous température contrôlée et conservée à 4º/6º C en chambre spéciale, au maximum pendant 45 jours. Au laboratoire, l'eau est à nouveau microfiltrée à froid et conditionnée dans des ampoules stériles de 10 ml ; on obtient ainsi une eau de mer naturelle hypertonique (30 g/l), d’environ 30 grammes de sels totaux par litre, commercialisée sous le nom de Quinton®Hypertonic Buvable. Pour ramener la concentration marine à l’isotonie sanguine de 9 g/l, l’eau de mer est diluée au laboratoire avec de l’eau minérale naturelle non chauffée (Aqua Fontana) car Quinton avait mis en évidence que l’eau distillée (stérilisée par chauffage) faisait perdre beaucoup de ses propriétés à l'eau de mer. On obtient ainsi une eau dont la salinité est de 9 g/l de sels totaux ; elle est commercialisée sous le nom de Quinton®Isotonic Buvable (appelé à l'origine "Plasma de Quinton")". Die Infusionen wurden anfangs intraarteriell gegeben. LANDERER konnte im ausgehenden 19. Jahrhundert nachweisen, dass derselbe Effekt durch intravenöse Gabe erreicht wurde. Dennoch fuhr man Jahrzehnte lang fort, die Lösungen subkutan oder rectal zu applizieren ... |
Anästhesie |
||||
Infusion, offene Behälter |
||||
Routinemäßig kamen i.v. Kochsalzinfusionen Ende des 19. Jahrhunderts zum Einsatz im Gefolge der Arbeiten des Leipziger Chirurgen Albert Sigmund LANDERER (1854-1904), der 1886 nachwies, dass 0,6-0,7%ige Kochsalzlösung selbst in grossen Mengen anstandslos vertragen wurde.
Es ist eine traurige Tatsache, dass die seit der Mitte der 20er Jahre industriell gefertigten Infusionslösungen (wie Stereofundin, Tutofusin, Normosal) in den Kliniken NICHT benutzt wurden. Bis in die 50er Jahre des 20. Jh. stellten die Krankenhausapotheken - aus Kostengründen - die Infusionslösungen selber her, diese wurden dann mit offenen Irrigatorbehältern infundiert. Dabei blieben Jahrzehnte offene Systeme im Gebrauch, bei denen immer wieder "nachgegossen" werden konnte. Bekannter wurde LANDERER als er vorschlug, die Tuberkulose mit Zimmtsäure zu behandeln.
Vorgestellt werden 2 nach oben offene Behälter n. ESMARCH aus dem Fundus der Elisabeth-Klinik, wo sie bis in die 50er Jahre benutzt wurden, um Kochsalzlösungen eigener Fabrikation zu infundieren.
Friedrich Wilhelm von ESMARCH (1823-1908) studierte in Kiel und Göttingen und wurde 1857 Professor der Chirurgie in Kiel. Mehrfach diente er als Chirurg in der Armee: - Dänemarkkrieg (1848) Dies erklärt seinen besonderen Einsatz für die notfallmässige Versorgung.
|
Anästhesie |
||
Infusion, offenes Besteck |
||
Bei der Bluttransfusion wurden die unterschiedlichsten Materialien verwendet, um die Arterie oder Vene anzupunktieren: - gebogene Doppelkanüle aus Silber (J. S. Elholtz,1667, Cl. Perrault, 1688); - Verbindungsrohr aus Federkiel (canalis ex penna, R. de Gabets, 1658); - zusammengesetzte Röhrenknochen von kleinen Vögeln (R. de Graaf, 1668); - Trachea von Enten (M. Rosa, 1783); - Schlagader und Harnleiter von Ochsen und Kälbern (noch Payr (1871-1926) nahm eine gehäutete Kalbsarterie als Überleitungsrohr für die Transfusion!) - Glaskanüle (ab Ende des 18. Jh. auf Vorschlag von C. F. v. Graefe).
https://www.medicine-history.de/files/geschichte_der_transfusion.pdf
Carl Ferdinand v. GRAEFE (1787-1840) führte die Glaskanüle in das Instrumentarium der Transfusion ein und führte den Trokar statt Lanzette zur Venenpunktion bereits 1817 ein. Graefe, Carl Ferdinand v., Beschreibung des neuen von Gräfe'schen Transfusionsapparat. Mitgetheilt von Eduard Gräfe (pp. 637-648), Berlin, im Verlage von G. Reimer, 1833, 8°, pp. 521-686: "Die bisherigen Transfusionsapparate lassen, obgleich einige unter ihnen sehr sinnreich erdacht sind, noch so manches zu wünschen übrig; denn theils sind sie so eingerichtet, dass der Weg, den das Blut durch die Leitungsröhre zu nehmen hat, sehr lang ist, theils kann man sich von dem wirklichen Ueberströmen des Blutes nach der Arterie bei ihnen nicht überzeugen und endlich kann man sich bei denselben von der überzuleitenden Blutquantität nicht rasch genug überführen. Nachdem C.v. Gräfe seinen bereits vor vielen Jahren angegebenen Transfusions-apparat geprüft hatte, fand er an demselben einige der eben bemerkten Mängel; diesen abzuhelfen, entwarf er den hier zu beschreibenden Apparat. Blundel's Apparat ist demselben ähnlich, erfüllt aber nicht sämmtliche oben angeführten Bedingungen." "Schliesslich bemerken wir, dass der eben beschriebene Apparat bereits an Thieren mit dem besten Erfolge versucht worden ist; bei Menschen jedoch traf sich hierzu noch keine Gelegenheit. Weitere Prüfungen werden uns zeigen, in wie weit es nöthig sein wird, demselben vervollkommende Abänderungen zu geben, indem die gegenwärtige Mittheilung den Zweck hat, nicht etas schon vollendetes nachzuweisen, sondern hierzu immer mehr und mehr vorzubereiten." Zit.a.ob.Arb. Beschrieben und abgebildet findet man denselben in Hoefft's Dissertation, De sanguinis transfusione. Berol. 1809 und in Bierkowski's Erklärungen der anatom. chirurg. Abbildung, Taf. LV, Fig. 41. Bierkowski und Blasius nennen denselben den zweckmässigsten".
Zur Glaskanüle Die Glaskanüle wurde auch da beibehalten, als nicht mehr Blut, sondern Kochsalzlösungen infundiert wurden. Nota: injiziert man Flüssigkeitsmengen von 0,1 – 20 ml spricht man von einer Injektion, über 20 ml spricht man von einer Infusion. "Die Arterie wird in der entsprechenden Höhe freigelegt und mit zwei feinen Seidenfäden unterfahren. Der zentrale Faden wird sogleich geknüpft. Unter Anspannen der beiden etwa 1-2 cm voneinander entfernten Fäden wird mit einer feinen Schere die Gefässwand seitlich eingeschnitten und eine metallene Flügelkanüle oder eine Glaskanüle in das Lumen vorgeschoben. Sie müssen beide stumpf sein" (Werner Wachsmuth, Nicolai Gulecke, Martin Kirschner, Allgemeine und spezielle chirurgische Operationslehre, Springer 1956, 2. Aufl. S. 92). "Zur Volumensubstitution standen (1903) mehrere Verfahren zur Verfügung. Die Möglichkeit der Bluttransfusion wird als gefährlich und wenig praktikabel beschrieben. Bevorzugt wurde die intravenöse Applikation von 0,6 % NaCl-Lösung in eine der großen Unterarmvenen. Nach Stauung des Unterarms und Darstellung einer Vene mittels Venae sectio wird eine Glaskanüle in diese eingeführt. Die Vene sollte mit drei Fäden angeschlungen werden, um das Gefäß distal der Punktionsstelle abzubinden, die Glaskanüle zu fixieren und nach Beendigung der Infusion die Vene proximal zu verschließen. Mittels eines Irrigators oder eines Trichters wurden dann 1-1.5 Liter der selbst hergestellten NaCl-Lösung infundiert" (A. Sudahl S. 285).
Dass diese Kanülen noch nach 1950 hergestellt wurden, erfahren wir in der Beschreibung einer Rotanda-Spritze der Ruhr-Universität Bochum: "Rotanda-Bluttransfusionsapparat mit Glaskanülen. Der Apparat aus der Bochumer Medizinhistorischen Sammlung stammt wahrscheinlich aus den 1950er-Jahren" (https://www.ruhr-uni-bochum.de/malakow/Publikationen/rubens/ruben103.htm).
Zur Infusion Den ersten Infusionsversuch am Menschen unternahmen in London 1657 der in Genf geborene Leibarzt der englischen Königin und Diplomat John (Jean) COLLADON (1608–1675), und der französische Botschafter in England Antoine De Bourdeaux, als sie einem zum Galgen verurteilten straffälligen Diener des Botschafters einen „Aufguß“ von Crocus metallorum (Schwefel-Antimon mit Antimon-Oxyd) in eine Vene injizierten (Paul Scheel, Die Transfusion des Blutes und Einsprützung der Arzeneyen in die Adern, Copenhagen 1802 S. 39). Wegen schwerer Zwischenfälle und zweifelhaften Nutzens blieb der Gebrauch von Infusionen lange Zeit auf ein Minimum beschränkt. Als es (mehr als 100 Jahre nach der Injection durch COLLADON) dem Regimentschirurgen KÖHLER 1762 (erst 1776 veröffentlicht, zit.: Hoffmann, Allgem. Enzyklopädie, Leipzig 1840) gelang, bei einem Menschen einen verschluckten Fremdkörper durch eine intravenöse Infusion von 6 Gran Brechweinstein zu entfernen, wurde der Eingriff wieder Tagesgespräch, konnte aber die Infusionstherapie insgesamt nicht wirklich befördern: "blieb dies (das forcierte Erbrechen mittels Brechweinstein) bis zur ersten endoskopischen Entfernung eines Ösophagusfremdkörpers durch Gustav KILLIAN (1860-1921) 1897 die wichtigste Indikation für diese Technik" (H. Feldmann, Die Geschichte der Injektionen, Bilder aus der Geschichte der Hals-Nasen-Ohren-Heilkunde, dargestellt an Instrumenten aus der Sammlung im Deutschen Medizinhistorischen Museum in Ingolstadt, in: Laryngo-Rhino-Otol 2000; 79(4): 239-246). Lit.: https://chaouky.blog.lemonde.fr/2010/03/08/les-premieres-perfusions/ Zu den klassischen Indikationen kamen im 19. Jahrhundert die Choleraepidemien dazu - 1866, 1884, 1892 - als man dehydrierte Patienten schnell mittels Infusion von Kochsalzlösungen behandeln musste.
Exponat Vorgestellt wird eine 12.5 x 9.0 cm grosse, schwarz lackierte Metallbox mit Riegelverschluss - mit einem mundgeblasenen, offenen Mini-irrigator (Höhe 8.0 cm, Durchmesser 2.7 cm), sowie einem Kaoutschukschlauch mit daran befestigter stumpfer Glasnadel! Ob ein Arzt damit Brechweinstein infundierte, können wir leider nicht rekonstruieren! Ich sehe das ausgestellte Besteck am ehesten im Zusammenhang mit der Behandlung von Cholerapatienten. Herkunft der Box: Darlington/Durham/UK. Keine Herstellerangabe.
Lit.: Alexander Sudahl, Das Rote Kreuz im Königreich Württemberg. Inauguraldissertation zur Erlangung des medizinischen Doktorgrades der Medizinischen Fakultät Heidelberg der Ruprecht-Karls-Universität, 2001. |