Chirurgie |
||
Nahtmaterial: Catgut (2) |
||
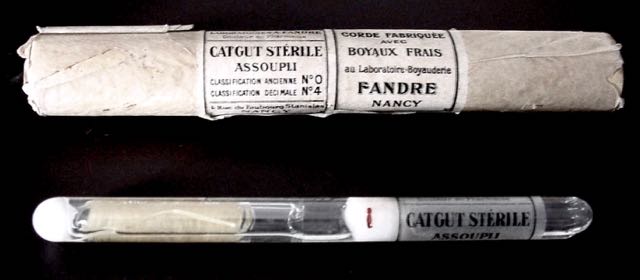
Kasten mit Catgutfäden der Laboratoires BRUNEAU & Cie, 17 r. de Berri, Paris. Catgut N°4 "filière décimale N°8, stérilisé et assoupli" (1953). Dass Catgut bei Leibe nicht alle Chirurgenwünsche befriedigte, erkennt man an der Tatsache, dass Marion SIMS (1813-1883) aus New York die Naht mit Silberdraht einführte, und Gustav SIMON (1824-1876), Professor der Chirurgie in Rostock und Heidelberg, die Naht mit Pferdehaaren einführte - und auch heute laufend neues Nahtmaterial erfunden wird. |
Chirurgie |
||
Nahtmaterial: Catgut (3) |
||
Als erstes spezifisch chirurgisches Material kam 1860 das "Carbol-Catgut" nach Joseph LISTER (1827-1912) auf den Markt, durch Behandlung mit Sublimat sterilisierter Darm.
Erst ab 1908 gelang die Herstellung von wirklich sterilem Cat: die kleine Manufaktur von Carl BRAUN nahm im Jahr 1908 eine bedeutende Wende hin zum Industriebetrieb, als BRAUN dem Chirurgen Dr. Franz KUHN (1866–1929) begegnete. Dieser suchte ein Unternehmen, das bereit war, das von ihm entwickelte Katgut zu produzieren. Braun begann mit der Produktion von "Steril-Katgut-Kuhn", einem resorbierbaren Nahtmaterial auf der Basis des Hammeldarms. Dies erwies sich sehr bald als unternehmerischer Glücksgriff und brachte einen enormen Aufschwung für das kleine Unternehmen. 1909 lief die Produktion in industriellem Massstab an, als BRAUN seine chemisch- pharmazeutische Produktionsstätte erweiterte und Hammeldärme zu sterilem Nahtmaterial verarbeitete.
1928 entwickelte Johnson & Johnson unter dem Namen ETHICON einen besonderen CatgutFaden, der zwar schon 1930 als Patent angemeldet wurde, sich jedoch erst nach 1942 grössere Marktanteile erobern konnte, als der Faden den Bestimmungen der amerikanischen FDA besser entsprach als ähnliche Produkte der Konkurrenz. Die Produktion des Ethiconfadens war derart erfolgreich, dass sie schon bald ausgelagert und einer Tochtergesellschaft, den "ETHICON Suture Laboratories" überantwortet wurde.
Exponat Auf französischem Flohmärkten kann man gelegentlich dieses Produkt aus Lothringen aufstöbern: "Laboratoires A. FANDRE
|
Chirurgie |
||
Nahtmaterial: Catgut (4) |
||
Aus England stammen diese Catgutampullen mit angeschweisster Nadel |
Chirurgie |
||
Nahtmaterial: Pferdehaar |
||
Zu den frühen Nahtmaterialien gehört Pferdehaar – reissfest, in beachtlicher Länge und grosser Menge disponibel, wurde es schon von den alten Chinesen benutzt, um Wunden zu vernähen. In einer chinesischen Schrift aus dem 3. Jahrhundert v. Chr. wird über einen Arzt mit Namen HUATO berichtet, der kranke Organe herausnehmen und so Menschen heilen konnte. Ein aussergewöhnlicher Hinweis, da die damalige chinesische Ärztetradition die Chirurgie normalerweise verbot. Vielleicht, so meinen die Forscher, bezieht sich diese Huato-Legende auf eine medizinische Tradition von in der Xinjiang-Provinz ausgegrabenen Mumien, denn diese Menschen haben ja, wie der Fund eines mit Pferdehaar vernähten Operationsschnittes zeigt, chirurgische Eingriffe vorgenommen.
Die alten Aegypter benutzten Ameisenzangen zum Adaptieren von Hautwunden – eine Methode die sie möglicherwiese von den Indern übernommen hatten. Die Griechen zogen feine Sehnen als Nahtmaterial vor.
Die Araber führten die Naht mit Saiten von Musikinstrumenten ein für tiefe Nähte – und Pferdehaare für Hautnähte. Später wurden die verschiedensten Materialien benutzt: getrocknete Tierdärme und Sehnen, in Streifen geschnittene Haut, Frauenhaar, Rindenstreifen der Birke, Hanf und Gräser. Im Mittelalter nahm man Pferde- oder Menschenhaar und knüpfte einen Strang daraus; diesen steckte man in einen Einschnitt der Haut (Wade, Nacken oder Leiste) sodaß beide Enden des Stranges hervorschauten; diese wurden verknotet, damit der Strang nicht herausrutschte. Zweck dieser Sache war es, die Abwehrstoffe anzuregen (weil sich der Einschnitt natürlich entzündete) und somit mehr Abwehrkräfte gegen Krankheiten (z.B.die Pest) zur Verfügung standen…
Während des amerikanischen Sezessionskrieges 1865 wurden unterschiedliche Nahtmaterialien benutzt: - die Chirurgen der Nordstaaten benutzten (unsterile) „silk“ – Seide, - die Kollegen der Südstaaten benutzten Baumwolle, - da Catgut exzessiv teuer war, wurde gegen Kriegsende von den Konföderierten vielfach auf Rosshaar zurückgegriffen. Da dieses störend rigide war, kochte man die Haare aus, um sie aufzuweichen. Dabei wurde das Nahtmaterial – ohne dass man sich dieser Tatsache bewusst gewesen wäre – sterilisiert. Die Wunden verheilten nun sauberer und schneller als zuvor…
Gustav SIMON (1824-1876), Professor der Chirurgie in Rostock und Heidelberg, führte die Naht mit Pferdehaaren in die Operationssäle Europa’s ein… Noch heutzutage wird Mähnenhaar von Pferden in der afrikanischen Volksheilkunde benutzt, so bei der „Weiblichen Genitalverstümmelung“ – als Nahtmaterial werden bei diesem verabscheuungswürdigen Eingriff Schafdarm, Pferdehaar, Akaziendornen, Bast oder Eisenringe und zur Blutstillung Asche, Kräuter, kaltes Wasser, Blätter und Wundkompressen aus Zuckerrohr verwendet. Das hier vorgestellte „horse-hair“ –Fläschchen enthält 2 jeweils 20 inches (x2,54 = 50 cm) lange Strähnen. Es stammt aus einem US-amerikanischen Werk des Pharmakonzernes JOHNSON&JOHNSON und wurde im Januar 2005 über Ebay angesteigert. Als Spezialist für chirurgisches Nahtmaterial begann die Erfolgsgeschichte der JOHNSON&JOHNSON-Tochter Ethicon vor 40 Jahren. Firmensitz ist Hamburg Norderstedt. Zur Zeit sind hier 1.500 Mitarbeiter beschäftigt. |
Chirurgie |
||
Nahtmaterial: Seide (1) |
||
Der grosse arabische Chirurg ABU AL-QASIM AL-ZAHRAVI (Albucasis) (936 - 1013 C.E.) war möglicherweise der Erste, der Seidenfäden als chirurgisches Nahtmaterial verwandte.
Nicht zu medizinischem Nahtmaterial wurden die Haftfäden der Seidenmuschel: die sog. Byssos-Fäden waren extrem teuer und fanden höchstens bei Kultobjekten, z.B. bei der Konfektion von Heiligenbildern [Vera.icon > Veronica- Schweisstuch] Verwendung.
Aus England stammt diese alte Packung unsteril verpackter "Plaited Silk", d.h. geflochtener Seidenfäden. Unwillkürlich denkt man dabei an den Chirurgen Mathias GRECHEN (1857-1919) aus Luxemburg, der ebensolches Material aus England bezog, als er im Herbst 1884 die erste Ovariotomie in Luxemburg durchführte... |
Chirurgie |
||
Nahtmaterial: Seide (2) |
||
|
Chirurgie |
||
Nierenschale (1) |
||
Eiterbecken (frz. cuvettes à pus), die man seit dem 19. Jh. kannte, waren offenbar nichts anderes als eine Weiterentwicklung der mittelalterlichen Barbierschalen. Meist waren sie nierenförmig (frz. cuvettes réniformes, im Jargon „haricots“). Um 1900 gab es sie in Hartgummi, in Glas, glasiertem Porzellan, Papiermaché, Messing. Am geläufigsten in der Arztpraxis waren Schalen aus weiß emailliertem Eisen, später solche aus inox. Stahlblech.
Interessant ist die Feststellung, dass sich kein Chirurg mit einer Schale seiner Erfindung verewigt hat – offenbar wollte niemand, dass sein Name mit Eiter oder Unrat in Verbindung gebracht wurde… |
Chirurgie |
||
Nierenschale (2) |
||
Von den klassischen „Nierenschalen“ weicht das hier vorgestellte Modell durch die Abartigkeit seiner Form ab. Hier hatte der Chirurg wahrhaftig die Qual der Wahl. Die Nierenschale war ursprünglich eine „Abszess-Schale“ gewesen, die unter die Beule gehalten wurde, bevor der Chirurg diese Eiterbeule einschnitt. Siehe dazu die französische Bezeichnung der Schale „cuvette à pus“. Da die Schale an den Körper gedrückt wurde, war es naheliegend, ihr eine Körperform zu geben. Der Körper ist nirgendwo geradlinig, daher keine viereckige Schale. Um die Schalen besonders vielseitig zu gestalten, wurde neben der Nierenform eine bizarre Form entwickelt, die 3 bis 4 verschieden starke Konkavitäten aufwies - wie das hier vorgestellte Exemplar. Das Fabrikat (Stempelmarke auf der Unterseite) ist mir unbekannt. Ein Wort zur Emaillierung: schon die alten Ägypter haben das Email gekannt und stellten damit Kunst- und Schmuckgegenstände her. Die Römer und Gallier kannten die Technik, und haben damit ihre Fibeln dekoriert. |
Chirurgie |
|||
Oesophagus, Sonde n. SENGSTAKEN-BLAKEMORE |
|||
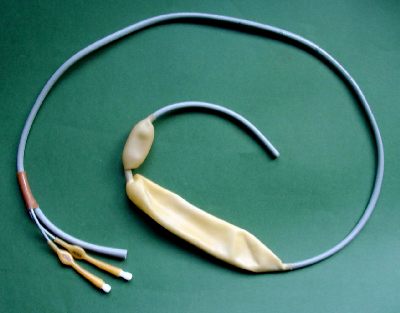
Patienten mit Leberzirrhose sind jahrelang internistische Patienten, wenden sich also auch im Notfall primär an ihren Internisten: so kommen sie auch bei massiven Blutungen aus Ösophagusvarizen (einer klassischen Folge der Leberzirrhose) in die Internistische Ambulanz, und die ersten Massnahmen müssen von Internisten vorgenommen werden. - einer Elektrokoagluation der Blutungsquelle. Bei Misslingen - Tamonade der blutenden Varize mittels Ballonkatheter. Seit Jahren hat sich in der KLinik die Tampnade mit der sog. SENGSTAKEN-BLAKEMORE-Sonde bewährt.
Robert William SENGSTAKEN, amerikanischer Neurochirurg (*1923)
Die Sengstaken-Blakemore Sonde ist eine dreilumige Sonde, die zum Einsatz bei massivsten Blutungen von Ösophagusvarizen. Die Lumen sind zum einen für den Magen- und für den Ösophagusballon und zu anderen als Magensonde mit seitlichen Öffnungen im Magen. Die Länge für Erwachsene ist 100cm, das maximale Füllvolumen vom Magenballon beträgt 250ml und das vom Ösophagusballon 150ml. - der kleine runde Ballon wird in den Magen vorgeschoben, gebläht und dann vorgezogen, bis er distal der Kardia anliegt. Dann wird der länglicheÖsophagusballon aufgebläht, der die Blutung komprimieren soll. Um eine Drucknekrose der Ösophagusschleimhaut zu verhindern, darf diese Sonde allerdings nur einige wenige Stunden unter maximalem Druck (35-45 mmHg) verbleiben, dann muss die Blutgerinnung korrigiert sein - die Sonde wird vorsichtig entblockt... Manche Autoren empfehlen gar, den Oesophagusballon gar nicht aufzublasen, um eine Ruptur der Speiseröhre zu verhindern. Man fülle also erst den Magenballon und ziehe ihn fest nach oben, sodass er den venösen Blutfluss vom Magen in den Ösophagus blockiere. Erst bei Versagen dieser Kompression ist die Ösophaguskompression indiziert. Neuerdings wird die Sonde auch bei massiven geburtshilflichen Blutungen empfohlen:
|
Chirurgie |
||
Oesophagus-Sonde (Teil 1) |
||
"Fremde Körper in der Speiseröhre bilden nicht selten Gelegenheit zu operativem Einschreiten. Man muß versuchen, diese mit geeigneten Instrumenten, "Münzenfänger" etc., herauszuholen, oder sie in den Magen hinabstoßen. Nur in verzweifelten Fällen schreitet man zur Eröffnung der Speiseröhre durch den Speiseröhrenschnitt (griech. Ösophagotomie), indem man von außen durch die Haut und Muskeln des Halses die Speiseröhre eröffnet. Diese Operation ist schwierig und nicht gefahrlos; sie wird auch ausgeführt, wenn nach Schwefelsäure- oder Laugevergiftungen oder im Gefolge krebsiger Zerstörungen solche Verengerungen der Speiseröhre entstanden sind, daß nicht einmal flüssige Nahrung in den Magen gelangt und der Tod durch Verhungern droht" (Meyers Konversationslexikon, 4. Aufl. 1892).
TROUSSEAU gab ein Set von Erweiterungsoliven an, mit denen man Verengungen der Speiseröhre kurieren konnte. Interessant ist neben den Elfenbeinoliven der Münzenfänger "crochet à bascule de GRAEFE", eine Art kleiner Fallschirm, mit dem verschluckte Münzen hochgezogen werden konnten...
"Ulflingen, 28. Sept. (Gerettet.) Das 5jährige Söhnchen eines hier stationirten Stationsassistenten spielte letzthin mit einem Geldstück. Nach Gewohnheit der Kinder nahm der Kleine die Münze in den Mund; plötzlich geriet dieselbe durch Schlucken in die Speiseröhre, wo sie während neun Tagen sitzen blieb, so daß das Kind während dieser Zeit keine feste Nahrung zu sich nehmen konnte und große Schmerzen zu leiden hatte, bis es der ärztlichen Kunst und geschickten Behandlung des Hrn. Dr. Delvaux aus Luxemburg gelang, das Geldstück herauszunehmen. Der Kleine ist jetzt wieder froh und munter" (Bürger- und Beamtenzeitung vom 1.10.1903).
Abbildungen des Münzenfängers finden sich S. 212/213 in dem um 1910 editierten (1987 wiederaufgelegten) Katalog der "Medicinisches Waarenhaus Actiongesellschaft Berlin". Armand TROUSSEAU (1801-1867) galt seinerzeit als der grösste Kliniker Frankreichs. In Paris führte er die erste Tracheotomie durch wegen Krupp. Selber an Asthma leidend, entwickelte er 1844 Zigaretten, deren Wirkstoffe die Anfälle kupierten - die Methode wurde bis 1995 praktiziert. |
Chirurgie |
|||
Oesophagus Sonde (Teil 2) |
|||
Ösophagussonde n. TROUSSEAU aus der sog. "Metzer Wunderkiste":
Armand TROUSSEAU (1801-1861) studierte in Tours, wo er Schüler von BRETONNEAU war. "Agrégé de la Faculté de Médecine de Paris" im Jahr 1827, "Médecin des Hôpitaux" im Jahr 1830, wurde er zunächst Assistent von RECAMIER (siehe Speculum)bevor er 1852 den Lehrstuhl für "Clinique Médicale" am Hôtel-Dieu bekam. - 1834 konnte er nachweisen, dass Placebotabletten (Stärkemehl) den gleichen therapeutischen Effekt hatten wie hömöopathische Mittelchen... - 1837 führte er die erste Tracheotomie durch. - 1843 führte er eine erste Thoracozentese durch, - 1864 prägte er den Begriff "Aphasie".
Ein Square im Faubourg Saint Antoine in Paris trägt seinen Namen. Er erinnert an das 1674 an dieser Stelle eingerichtete Heim für Findelkinder, das 1838 Hôpital Sainte-Marguerite" und 1854 Kinderklinik wurde unter der Bezeichnung "Hôpital Sainte Eugénie". 1902 fiel das vetuste Gemäuser der Pike zum Opfer. Ab 1880 hatte es den Namen von TROUSSEAU getragen.
Zwei Spitäler sind nach ihm benannt
|
Chirurgie |
||
OP-Handschuhkasten |
||
Zu den heute selbstverständlichen aseptischen Massnahmen beim Umgang mit Patienten gehört das Tagen steriler Handschuhe. "Halsted did not invent rubber gloves. Actually, 132 years previously in 1767, obstetric gloves made from sheep intestines were used for vaginal exams and deliveries by a German physician, J.J. Walbaum. Also, in the 1840s, gloves were used for postmortem exams, and Dr. William WELCH at Hopkins may have used gloves for autopsies" (S. Robert Lathan, Rubber gloves redux, in: Proc (Bayl Univ Med Cent). 2011 Oct; 24(4): 324).
Die Gummihandschuhe stammten also aus "good old Europe" und waren erstmals von dem Arzt und Tierpräparator Johann Julius WALBAUM (1724-1799) aus Wolfenbüttel getragen worden. In Baltimore waren sie anfänglich ein rein privates Ereignis. Zum öffentlichen Thema wurden sie erst 1896, als sie der 1892 als Assistent von HALSTED am John Hopkins Hospital in Baltimore eingestellte Chirurg Joseph Colt BLOODGOOD (1867-1935) erst für das gesamte Chirurgenteam, dann für alle Chirurgen der USA einforderte.
Zum Exponat Vorgestellt wird ein Kunststoff-Kasten zum Aufbewahren von Kautschukhandschuhen aus dem Besitz des Arztes Paul HETTO, der sich 1923 in Diekirch niederliess. Um die Sterilität herzustellen und aufrechtzuhalten ist sowohl im Sockel als auch im (identischen) Deckel ein (schwarzes) DESNOS-Behältnis eingearbeitet, welches an den von Urologen benutzten Stöpsel erinnert, mit dem Katheterbehälter verschlossen wurden (siehe im Kapitel Urologie).
C'est en 1889 au nouvellement crée Johns Hopkins Hospital que William HALSTED opérait selon les principes de Pasteur: désinfection de la peau des malades et des opérateurs avec de l'acide phénique ainsi qu'une nébulisation du même acide sur le champ opératoire via l'appareil inventé par Lister en 1864. Ainsi, grâce aux techniques de Pasteur et Lister reprises par Halsted, le taux de mortalité des personnes opérées est tombé de 50% à 10% ! Malheureusement pour Halsted, le revers de la médaille était que l'infirmière chef du bloc opératoire, Caroline HAMPTON, ne supportait que très mal les multiples nettoyages de ses mains à l'acide phénique. Par amour pour elle, Halsted refusa de la laisser partir et alla voir Charles Goodyear dont la renommée était récente - suite à sa découverte du latex entourant les roues des carrioles, pour lui demander de fabriquer des gants aussi fins que possible afin de protéger les mains de son aimée. Et sans penser une seule seconde que cela pouvait être également utile aux chirurgiens, car ce n'est qu'en 1896, que le Dr Joseph BLOODGOOD proposa les gants de chirurgie comme moyen antiseptique... |